婦人科で診療する代表的な病気に、子宮内膜症と子宮筋腫があります。この2つの病気は重い生理痛や過多月経(生理の出血量が多い)などから見つかることが多く、きちんと治療をすれば、ほとんどの場合で症状がかなり軽くなる病気でもあります。
子宮の構造
子宮は、骨盤の下の方に位置しています。洋梨を逆さまにしたような形をしており、上側は卵管、下側は膣と繋がっています。子宮の外側には子宮筋層という筋肉(平滑筋)でできています。子宮の内側は、子宮内膜という粘膜で覆われています。子宮筋層にできる病気が子宮筋腫、子宮内膜の病気が子宮内膜症です。
子宮内膜症と子宮筋腫は、月経困難症の原因となる
この2つの病気は、器質的月経困難症の主な原因としても有名な病気です。年代別に器質的月経困難症の原因を調査したところ、20〜30歳代の方は圧倒的に子宮内膜症が多く、40歳代になると子宮筋腫が増加することがわかりました。
子宮内膜症とは
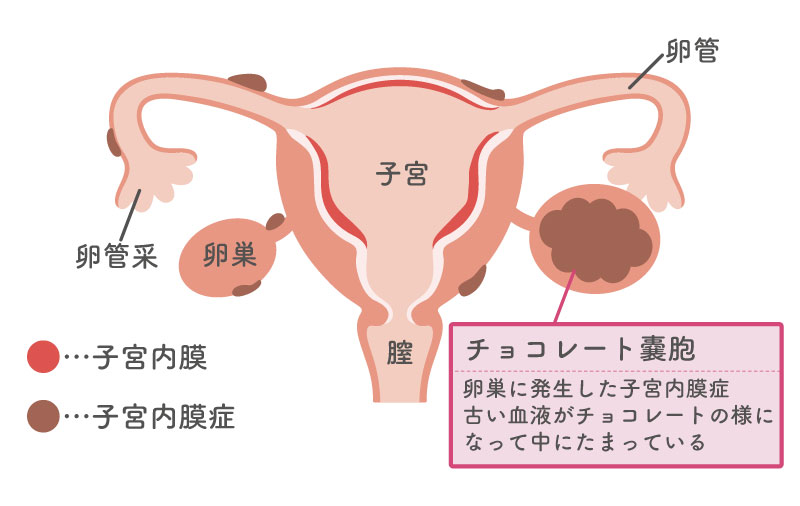
子宮内膜症は、子宮の内側にあるはずの子宮内膜が、なぜか子宮の外側のさまざまな場所にできる病気です。子宮以外のところにできた子宮内膜は、子宮の内側にある子宮内膜と同じように女性ホルモンの影響を受けて増殖します。
子宮で増えた子宮内膜は剥がれ落ち、生理の際の月経血として体の外に出されますが、子宮以外の場所で増えた子宮内膜とそれによる出血は行き場がないため、その場にたまってしまいます。溜まった子宮内膜は炎症を起こし、周りの組織と癒着(ゆちゃく:くっつくこと)を起こすことで、生理痛をはじめとしたさまざまな痛みの発生源となるほか、癒着を起こした場所によっては不妊の原因となります。
さらに、卵巣にできた子宮内膜症(チョコレートのう胞)は、卵巣がんの原因となることがあります。
子宮内膜症は、最近増加傾向にある病気の一つです。早い方では10代後半から発症することもありますが、多くは20~30代に発症します。ピークは30~34歳であるといわれています。生理のある世代の女性のうち、5〜10%は子宮内膜症であると言われています。加齢によって女性ホルモン分泌が減ると症状が落ち着き、閉経を迎える40歳代後半から50歳代になると急激に減少するのが特徴です。
子宮内膜症ができやすい場所
子宮内膜症には、できやすい場所がいくつかあります。比較的多いのは卵巣や卵管、ダグラス窩(子宮と直腸の間のくぼみ)と言われています。まれではありますが、肺や腸などにもできることがあります。
このうち、卵巣にできる子宮内膜症は不妊や卵巣がん、そして破裂すると緊急手術の原因となります。卵巣に溜まった古い血液がチョコレート色をしていることから、チョコレート嚢胞と呼んで区別されています。また、子宮内膜が子宮の筋層内に存在する病気が子宮腺筋症です。
子宮内膜症の症状
子宮内膜症の主な症状は「痛み」です。その中でも最も多い痛みは、重い生理痛です。生理痛は子宮内膜症の患者さんの約90%で見られます。この他、生理の時以外の下腹部痛、腰痛、性交時の痛み、排便痛の順で痛みを訴えます。
内膜組織が肺や腸に発生した場合は、便秘や下痢などの症状が見られます。
妊娠を希望する女性では「不妊」が大きな問題となります。妊娠を希望している子宮内膜症の方の約30〜50%に不妊があると言われています。また、原因がわからない不妊女性のおよそ半数の方には子宮内膜症があるとされています。
子宮内膜症の原因
子宮内膜症の原因にはいろいろな説がありますが、はっきりとしたことはわかっていません。卵管を通じて逆流する生理の出血(経血)に関する要素が関わっているという説が有力です。
子宮内膜症自体は遺伝しないとされていますが、親子で子宮内膜症にかかる方が比較的多いことから、子宮内膜症になりやすい体質は遺伝する可能性があると考えられています。
子宮内膜症の診断・検査方法
子宮内膜症の診断には、問診が重要です。問診では、どんな症状がいつからあるのか、また症状の程度についてお聞きします。また、生理の異常(経血量の増加などの過多月経や生理痛、周期など)がないかについてもお伺いします。
主な検査方法としては、内診・直腸診及び経膣超音波検査があります。内診、直腸診では子宮や卵巣の大きさや動き、痛みがあるかをみます。直腸診ではダグラス窩や卵巣の状態をみます。内診には羞恥心が伴うと思いますが、診断のためには非常に大切な検査です。経腟超音波検査:子宮、卵巣の状態を詳しくみます。
必要に応じて下記の検査を追加し、診断を行います。
- 血液検査:腫瘍マーカー(CA125)や貧血などをチェックします
- 骨盤MRI検査:血液の流れや滞りなどを診断できます。卵巣のチョコレートのう胞とそれ以外の卵巣腫瘍の見極めや、がんがないかどうかなどのチェックを行います
子宮内膜症の治療法
子宮内膜症の治療法は、大きく分けて薬による治療(薬物治療)と手術治療があります。症状の種類や程度はもちろん、病気の場所や広がり具合、さらに年齢や妊娠の希望などを総合的に判断して、最適な治療法を選択していきます。当院では薬物治療を担当しております。
またいずれの治療を選択した場合でも、将来的に再発する可能性が高い病気です。また卵巣のチョコレートのう胞はまれにがんへ進展することなどから、閉経を迎えて女性ホルモンが出なくなるまで経過観察が必要です。
子宮内膜症の薬物治療
薬による治療には、痛みなどの症状を和らげる対症療法と、排卵を止めて子宮内膜の増殖を抑え、症状と病気を改善させるためのホルモン療法があります。
子宮内膜症の薬物治療(対症療法)
対症療法としては、主に痛みに対する治療を行います。痛み止め(非ステロイド性抗炎症剤(NSAIDs))や漢方薬などを使用します。
子宮内膜症に対するホルモン療法
子宮内膜症に対するホルモン療法は、低用量ピルや黄体ホルモン剤を用います。ホルモン療法を行っている間は排卵がないので妊娠は抑制されます。妊娠を希望する場合は一時的に薬をやめる必要があります。
これらの薬でも症状が抑えられない場合には、偽閉経療法(GnRHアゴニストやGnRHアンタゴニスト)が用いられることもあります。偽閉経療法は女性ホルモンの分泌をブロックして閉経の状態を人工的に作り出すため、更年期障害のような症状や骨密度低下など、深刻な副作用が出ることがあります。手術前に病変を小さくしたり、低用量ピルや黄体ホルモンの治療では効果が出ない場合などに用いる手段です。
子宮内膜症の手術療法
子宮内膜症に対する手術の目的は、生理痛などの痛みを和らげることと、妊娠の可能性をあげることの2点です。卵巣のチョコレートのう胞など病気の場所がはっきりしている場合(特にサイズが6cm以上と大きいもの、また年齢が40歳を超えているもの)、また薬物療法の効果がない・副作用などで薬を飲み続けることができない場合、そして将来的に妊娠を希望する場合は手術を検討します。
※手術の場合は、他院をご紹介いたします
妊娠を希望する場合の手術療法
妊娠を希望する場合は、病気の部分だけを取り除く手術を行います。お腹を切らない腹腔鏡手術が可能かどうかは、病気の場所や広がり具合によって異なります。手術をしても癒着は残るため、必ず妊娠できるとは限りません。また閉経までは再発の可能性があるため、手術の後もホルモン療法を続けることがあります。
※手術の場合は、他院をご紹介いたします。
妊娠を希望しない場合の手術療法
将来的にも妊娠を希望しない場合には、病気の部分に加えて子宮と卵巣および卵管などを摘出します。再発の可能性は無くなりますが、閉経と同じ状態になりますので更年期症状や骨粗鬆症、脂質異常症に対する治療が必要となることがあります。
※手術の場合は、他院をご紹介いたします。
Web予約はこちら子宮筋腫とは?
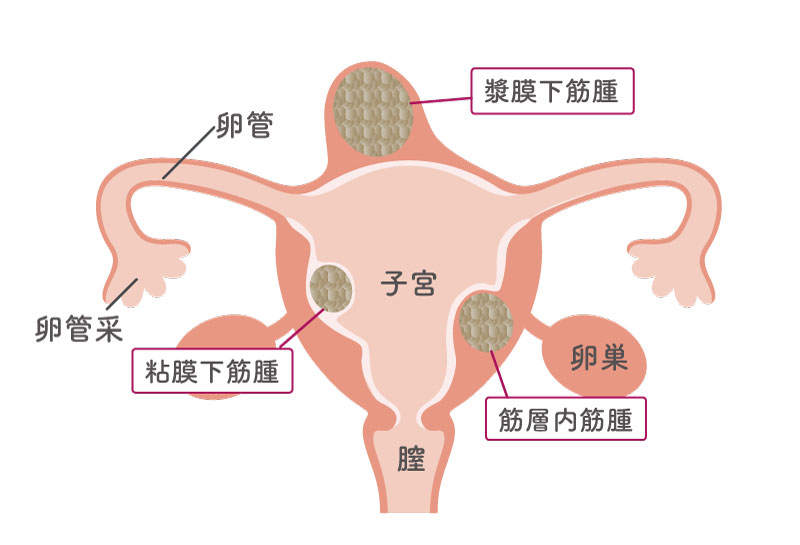
子宮筋腫とは、子宮にこぶ(良性の腫瘍)ができる病気です。子宮筋層の一部がこぶのようにふくらみます。子宮筋腫は1つだけできる場合もあれば、同時に複数の筋腫ができることもよくあります。
子宮筋腫は、婦人科で扱う腫瘍のうち、最もよく見られる腫瘍です。若い女性には比較的少なく、30歳代位から発生率が上がります。40歳以上では40%に子宮筋腫がみられるとする報告もあります。
子宮筋腫の種類と出来やすい場所
子宮筋腫は、できた場所によって呼び名が変わります。これは筋腫のできた場所によって、症状の出方や治療の必要性が異なるからです。
粘膜下筋腫
子宮の内側にできる筋腫。子宮の内部に筋腫が出っ張る形になるので、生理痛などの自覚症状が出やすいタイプ。不妊や不育症の原因にもなりやすい。
筋層内筋腫
子宮の筋肉の中にできたもの。小さなものは症状がない。場所や大きさによっては子宮内に出っ張るため、不妊や不育症の原因となる。
漿膜下筋腫(しょうまくかきんしゅ)
子宮の外側を覆う漿膜と子宮の間にできる筋腫。子宮の内側に出っ張ることはあまりない。大きくなるまで自覚症状が出ないが、茎の部分が捩れると激痛を起こすことがある。
子宮筋腫の原因
子宮筋腫ができる原因は、今のところわかっていません。女性ホルモンによって筋腫が大きくなること、閉経によって女性ホルモンが減ると筋腫が小さくなることがわかっています。
子宮筋腫の症状
子宮筋腫の主な症状は、過多月経(生理の時の出血量が増えること)と生理痛です。昔より生理の出血量が明らかに増えた、またレバー状の血のかたまりが出てきたなど、過多月経を疑う症状があれば要注意です。過多月経は貧血を伴うことが多く、健康診断などで発見されることもよくあります。
さらに、大きくなった筋腫が膀胱や腸を押すことで、尿の症状(トイレが近い、もしくは尿が出ない)や便秘などの症状が現れます。腰の痛みを訴えることも珍しくありません。
筋腫が非常に大きくなった場合は、お腹を触るとコブを触れることがあります(腹部腫瘤触知)。
また、筋腫の場所とサイズによっては、不妊や習慣的流産などの症状が見られます。妊活中の方にとっては重要な問題です。
過多月経について、コラムに詳細をまとめておりますので、あわせてご確認ください。
生理で血の塊が出てきたら異常のサイン?過多月経や病気との関連などを解説
子宮筋腫の診断と検査
子宮筋腫の診断には、内診と超音波検査が重要です。筋腫が大きい場合、筋腫の中にがんが含まれている可能性がある(子宮肉腫)場合、また手術が必要な可能性がある場合などは、MRI検査などの画像診断が必要となります。
また、貧血がないか、子宮内膜症や子宮肉腫など他の病気がないかなどを調べる目的で、血液検査を行うことがあります。
子宮筋腫の治療
子宮筋腫の治療のほとんどは、経過観察です。過多月経や生理痛などの症状がなく、サイズが小さな子宮筋腫の場合は、治療の必要はありません。半年おきに経過観察を行い、筋腫の数や大きさに変わりはないかを確認します。さらに血液検査などを行い、貧血など身体の状態が悪くなっていないか、がんの可能性はないかなどを調べます。
子宮筋腫の治療を検討するのは、症状が強く、日常生活に支障がある場合、サイズが大きい(おおむね10cm以上)または大きくなるスピードが速い場合、そして将来的に妊娠を希望している場合などです。
子宮筋腫の主な治療法には、お薬による治療(薬物療法)と手術療法があります。このうち当院では、薬物療法を担当しています。治療によって必ずしも症状がなくなるわけではないこと、通常は閉経を迎えると筋腫が小さくなり症状が出なくなること、治療をしたから必ず妊娠できるわけではないこともあり、治療をするかどうか、またどの治療法を選択するかは、患者さんご本人の希望も踏まえ、よく相談してから決めることとなります。
薬物療法
残念ながら、筋腫を完全に治す薬は今のところありませんが、女性ホルモンを減らすことで筋腫を小さくすることはできます。
この場合、女性ホルモンを低下させて閉経後と同じ状態を作り出す偽閉経療法(GnRHアゴニストやGnRHアンタゴニスト)が用いられることもあります。一時的に女性ホルモンが出なくなるので更年期障害のような症状や骨密度低下などの副作用が出ることがあります。薬を投与している間は生理が止まります。治療中、筋腫は小さくなりますが、治療を止めると元の大きさに戻ります。
副作用として更年期のような症状が出たり、骨の量が減ったりしますので、薬を使用できる期間は6ヶ月までと決まっています。
以上より、手術前に筋腫を小さくして手術のリスクを減らすための使用や、閉経が近い方の一時的な治療に用いるのがほとんどです。
妊娠の希望がない場合は、低用量ピルや黄体ホルモン製剤にて、筋腫の成長を抑えるとともに症状を軽くする治療を行うことがあります。
また子宮内黄体ホルモン放出システム(ミレーナ)を選択することもあります。ミレーナは子宮内の避妊具として開発されたものですが、黄体ホルモン(レボノルゲストレル)を子宮の中に持続的に放出することで月経量が多い方や月経痛が強い方への治療として有効であることが確認されています。筋腫のある場所によっては適応にならないこともあるので診察時に医師に相談してください。
症状を和らげる治療としては、痛みを取るための消炎鎮痛剤(NSAIDs)や貧血を改善させるための鉄剤などがあります。
手術療法
手術療法には子宮を全て取る方法(子宮全摘)と筋腫のみを切り出す方法(筋腫核出術)があります。
子宮全摘術は、将来的にも妊娠の希望がない場合に選択される方法です。従来は開腹手術(お腹を切って子宮を取る手術)がメインでしたが、最近では腹腔鏡手術が盛んに行われています。
筋腫核出術は、将来的な妊娠の希望がある場合に主に行う手術で、筋腫だけをくり抜く方法です。筋腫の数や大きさ、場所によって、核出術が可能かどうか、さらに負担の少ない腹腔鏡手術が可能かどうか決まります。小さな粘膜下筋腫の場合は子宮鏡下で核出ができることがあります。いずれにせよ子宮に傷をつけるので、出血量が多くなる傾向があります。子宮を残すので将来的には子宮筋腫が再発することがあります。
また、マイクロ波によって子宮内膜を壊死させ過多月経などの症状を抑える方法(マイクロ波子宮内膜焼灼術:MEA)や、筋腫に栄養を送る血管を詰まらせて筋腫を小さくする方法(UAE)などもあります。
※手術が必要と判断した場合は他院を紹介いたします
妊娠と子宮筋腫
子宮筋腫は、妊娠をきっかけにたまたま発見されることがあります。妊娠中に女性ホルモンが増える影響で、妊娠中は筋腫が大きくなることがほとんどです。ある報告によると、妊娠期間中、筋腫のサイズは平均で20%ほど大きくなるとされています。
子宮筋腫があっても妊娠の経過には全く問題ないことも多いですが、筋腫の場所やサイズによっては切迫流・早産や帝王切開、産後出血などの合併症が生じることもあります。ほとんどの場合は厳重に経過観察を行いますが、妊娠中に手術が必要となった場合は、手術の必要性とリスクについてしっかりと説明を受けましょう。
病院を受診する目安
基本的には、日常生活に差し支えるほど激しい生理痛は、婦人科で一度診察を受けた方が良いものです。子宮内膜症や子宮筋腫などの病気が隠れていることもありますし、それらがなくても、適切な治療を受けることで痛みが治まり、毎月の生理を楽に過ごすことができます。
生理痛がひどくて学校や会社を休むレベルの方はもちろんのこと、市販の痛み止めが全然効かない、昔よりも生理痛が強くなった、経血量が多くなったなど、何か変わったことがあれば、診察を受けた方が良いでしょう。
定期的な検診で、早期発見を
ひどい生理痛や極端に多い生理の出血は、子宮内膜症や子宮筋腫など、なんらかの病気が原因となっていることが多いです。適切な治療をすれば、毎月生理のたびに苦しんでいた痛みなどが和らぐことがほとんどです。放置すれば不妊の原因にもなりかねませんので、少しでも気になる点があれば、ぜひ当院へお越しください。


 Web予約
Web予約 03-3667-0085
03-3667-0085